4月起,我省将实施《医疗保障基金使用监督管理条例实施细则》46条规定为定点医药机构、参保人划出清晰“红线”。


一
这8种行为=“拒不配合”


二
这些行为将被依法处罚

三
“诱导”“协助”冒名就医



四
高套、低编DRG/DIP编码
首次明确了在DRG/DIP付费下的违规认定标准

五
未按规定使用药品追溯码




一
这7种行为=“拒不配合”


二
这些行为将被依法处罚






lt;向左滑动查看更多>
三
重复享受医疗保障待遇


四
暂停联网结算
参保人员将本人的医疗保障凭证交由他人冒名使用、重复享受医疗保障待遇、利用享受医疗保障待遇的机会转卖药品,接受返还现金、实物或者获得其他非法利益等行为,造成医疗保障基金损失。



♦《实施细则》体现了处罚与教育相结合的原则:

♦以下12种行为涉嫌构成违反治安管理行为或者涉嫌犯罪的,应当及时移送公安机关:

👇点击下方“阅读原文”查看《医疗保障基金使用监督管理条例实施细则》

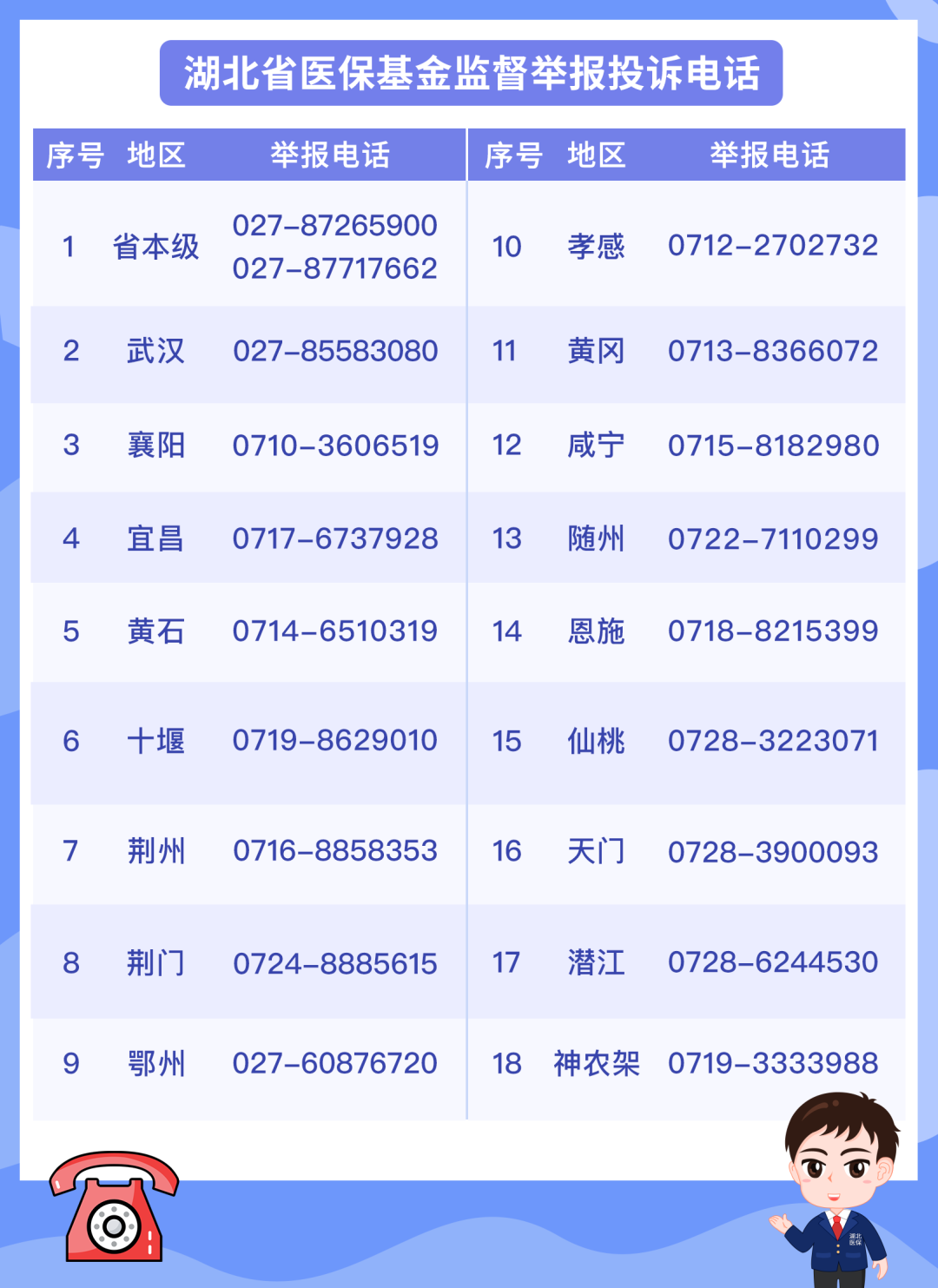
打击欺诈骗保
湖北医保一直在行动!
如果您在生活中
遇到欺诈骗保的行为
请速速拨打以下电话
进行举报
↓↓↓
来源 - 湖北医疗保障




请输入验证码